Comprender la demencia en la enfermedad de Alzheimer es fundamental para hacer frente a esta compleja enfermedad neurodegenerativa que afecta a millones de personas en todo el mundo.
Esta enfermedad provoca el deterioro progresivo de las funciones cognitivas, como la memoria y el lenguaje, debido a la acumulación de placas de proteína beta-amiloide y a la formación de ovillos neurofibrilares de proteína tau en el cerebro.
El diagnóstico precoz es importante para iniciar tratamientos que pueden mejorar la calidad de vida de los pacientes.
La investigación actual se centra en nuevos fármacos, avances en tecnologías de imagen y estrategias de atención no farmacológica.
Comprender estos aspectos no sólo ayuda en el tratamiento de la enfermedad, sino que también ofrece esperanza a través de terapias más eficaces y personalizadas.
Antecedentes de demencia de Alzheimer
La historia de la demencia de Alzheimer se remonta a principios del siglo XX, cuando el médico alemán Alois Alzheimer describió por primera vez la enfermedad en un paciente de 51 años. Observó clínicamente una demencia caracterizada por profundos cambios progresivos en el comportamiento y la memoria del paciente, que falleció en 1906. Al examinar su cerebro post mortem, el Dr. Alzheimer identificó un cerebro con una enfermedad con características distintivas, como placas y ovillos anormales.
Desde entonces, los investigadores han seguido investigando y comprendiendo mejor la enfermedad. En años posteriores, otros estudios han ampliado los conocimientos sobre los mecanismos neuropatológicos que conducen a la demencia de Alzheimer, incluido el papel de las proteínas beta-amiloide y tau en la degeneración neuronal.
El descubrimiento de genes asociados a la demencia en la enfermedad de Alzheimer en las décadas de 1990 y 2000 aportó nueva información sobre los factores genéticos que predisponen a la enfermedad. Estos avances permitieron desarrollar pruebas genéticas y allanaron el camino para estudios más específicos sobre prevención y tratamiento.
Hoy en día, la historia del conocimiento sobre la demencia en la enfermedad de Alzheimer sigue evolucionando con avances significativos en neuroimagen, biomarcadores y terapias experimentales.
La creciente comprensión de la complejidad de la enfermedad está impulsando la búsqueda de intervenciones y estrategias preventivas más eficaces para hacer frente a este creciente reto de salud pública mundial.
¿Qué es la demencia en la enfermedad de Alzheimer y su importancia médica?
La demencia en la enfermedad de Alzheimer - comúnmente denominada demencia de Alzheimer - es una enfermedad neurodegenerativa que afecta principalmente a ancianosSe caracteriza por una pérdida de la capacidad funcional debida a un deterioro progresivo de funciones cognitivas como la memoria y el lenguaje.
La enfermedad de Alzheimer es un conjunto de cambios biológicos en el tejido cerebral caracterizados por la acumulación anormal de placas de proteína beta-amiloide y la formación de ovillos neurofibrilares en el cerebro, lo que provoca la pérdida gradual de células nerviosas que conduce progresivamente a la demencia.
La importancia médica de la demencia de Alzheimer es extremadamente significativa debido a su creciente prevalencia mundial, lo que representa un reto sustancial para pacientes, cuidadores y sistemas sanitarios.
El diagnóstico precoz de la enfermedad es crucial para iniciar las intervenciones terapéuticas y de apoyo adecuadas, que no sólo ayudan a ralentizar la progresión de la enfermedad, sino que también mejoran significativamente la calidad de vida de los afectados.
En la actualidad, la investigación se centra intensamente en desarrollar tratamientos más eficaces y estrategias preventivas para hacer frente a este creciente problema de salud pública.
Seguir conociendo los mecanismos que subyacen a la demencia de Alzheimer es esencial para avanzar en el diagnóstico precoz y el tratamiento de la enfermedad, lo que ofrece esperanzas de futuro en la lucha contra esta dolencia discapacitante.
Se están realizando importantes inversiones en investigación para identificar biomarcadores tempranos, explorar nuevas terapias farmacológicas y no farmacológicas e investigar los factores genéticos y ambientales que pueden influir en el desarrollo de la enfermedad.
Estos esfuerzos son esenciales para encontrar soluciones eficaces que puedan marcar una diferencia tangible en la vida de los pacientes y sus familias.
Sobre la demencia de Alzheimer
La demencia de Alzheimer es una afección cerebral progresiva e irreversible que afecta a más de 6,5 millones de estadounidenses mayores de 65 años. Esta afección compromete gradualmente la memoria, las habilidades de pensamiento y, progresivamente, la capacidad para realizar tareas sencillas, lo que la convierte en la forma más común de demencia entre las personas mayores y en un importante problema de salud pública.
Aunque las causas específicas de la enfermedad de Alzheimer no se conocen del todo, la ciencia cree actualmente que la enfermedad se debe esencialmente a la acumulación de placas de beta-amiloide y, en consecuencia, a la formación de ovillos neurofibrilares de proteína tau en el cerebro.
Estos cambios provocan la pérdida de neuronas y sus conexiones, lo que afecta gravemente a la capacidad de recordar, pensar y comunicarse. A medida que avanza, los síntomas se intensifican, lo que lleva a la necesidad de asistencia completa.
Al principio, la enfermedad de Alzheimer se manifiesta con pérdida de la memoria reciente, dificultad para encontrar palabras y desorientación temporal. A medida que avanza, aparecen desorganización mental, cambios de humor y comportamiento, así como dificultades con el lenguaje y la coordinación. Finalmente, los pacientes pierden la capacidad de realizar actividades cotidianas y de reconocer a sus seres queridos.
Además de su devastador impacto en los pacientes, la demencia de Alzheimer impone una importante carga a los cuidadores y a los sistemas sanitarios, ya que eleva los costes y requiere atención especializada a medida que la enfermedad avanza. La investigación continua es crucial para comprender mejor la enfermedad y desarrollar tratamientos y estrategias preventivas más eficaces.
La educación y la concienciación sobre la enfermedad de Alzheimer son esenciales para un diagnóstico precoz y un tratamiento adecuado, promoviendo una mejor calidad de vida para todos los afectados.
Epidemiología de la demencia de Alzheimer
La epidemiología de la demencia de Alzheimer está demostrando ser una preocupación creciente a medida que envejece la población mundial. Se calcula que más de 50 millones de personas en todo el mundo padecen demencia de Alzheimer u otra forma de demencia, y se espera que esta cifra aumente hasta casi los 50 millones. triplicarse de aquí a 2050. La prevalencia de la demencia varía significativamente según la región y está estrechamente relacionada con el aumento de la esperanza de vida.
En Estados Unidos, por ejemplo, unos 6 millones de personas padecen demencia de Alzheimer, y esta cifra sigue aumentando. En Europa, la enfermedad afecta a unos 10 millones de individuos, mientras que en Asia la prevalencia también va en aumento debido al envejecimiento de la población y a los cambios en el estilo de vida.
La incidencia de la demencia de Alzheimer es mayor en las personas mayores, siendo la edad el principal factor de riesgo. Sin embargo, los casos diagnosticados en personas más jóvenes, aunque más raros, indican una variedad en la presentación de la enfermedad.
La creciente carga social y económica de la demencia de Alzheimer aumenta la necesidad urgente de políticas de salud pública que apoyen el diagnóstico precoz, la atención integrada y la investigación continua de tratamientos más eficaces.
Este conocimiento epidemiológico es fundamental para orientar las estrategias de prevención y gestión de la enfermedad, garantizando una mejor atención y calidad de vida para los pacientes y sus familias.
Anatomía, histología y fisiología del cerebro
La anatomía, histología y fisiología del cerebro son fundamentales para entender la demencia en la enfermedad de Alzheimer.
El cerebro humano está dividido en áreas que se conectan y realizan funciones complejas y relativamente específicas, como la memoria, el lenguaje y el movimiento. La capa externa, la corteza cerebral, es esencial para los procesos cognitivos complejos. Las células nerviosas, o neuronas, transmiten señales electroquímicas a través de conexiones llamadas sinapsis.
La comunicación entre neuronas está mediada por neurotransmisores, que desempeñan un papel fundamental en la transmisión de información.
En el contexto de la enfermedad de Alzheimer, los cambios patológicos afectan a estas estructuras y procesos. La acumulación de placas de proteína beta-amiloide y la formación de ovillos neurofibrilares interfieren en el funcionamiento normal de las neuronas, provocando su degeneración y muerte celular.
Además de la corteza cerebral, regiones como el hipocampo, crucial para la formación de nuevos recuerdos, son especialmente vulnerables a la enfermedad de Alzheimer. Un conocimiento detallado de la anatomía, histología y fisiología del cerebro no sólo ayuda a comprender los síntomas de la enfermedad, sino que también orienta la investigación de nuevas terapias y estrategias preventivas.
El conocimiento de esta base anatomopatológica e histofisiopatológica es esencial para la aplicación y el desarrollo de enfoques diagnósticos y terapéuticos eficaces destinados a mitigar el devastador impacto de la enfermedad de Alzheimer sobre la función cerebral y la calidad de vida de los pacientes.
Factores de riesgo de la demencia de Alzheimer
Los factores de riesgo de la demencia de Alzheimer abarcan diversas influencias genéticas y ambientales. La edad avanzada es el principal factor, ya que el riesgo de desarrollar la enfermedad aumenta significativamente a partir de los 65 años. Los antecedentes familiares también desempeñan un papel importante, y los estudios sugieren que determinadas variantes genéticas pueden aumentar la predisposición, por ejemplo el gen ApoE ε4.
El estilo de vida desempeña un papel importante; por ejemplo, una dieta rica en antioxidantes y ácidos grasos omega-3 puede ayudar a proteger contra la demencia de Alzheimer. Además, la actividad física regular y la estimulación mental se asocian a un menor riesgo.
Enfermedades como la hipertensión, la diabetes y la obesidad también pueden aumentar la vulnerabilidad a la demencia de Alzheimer, lo que sugiere la existencia de un vínculo entre la salud cardiovascular y la salud cerebral.
Los factores ambientales, como la exposición a metales pesados y toxinas, pueden desempeñar un papel, y se están realizando investigaciones al respecto.
Comprender estos factores de riesgo es crucial para orientar las estrategias de prevención. La promoción de hábitos de vida saludables, el seguimiento de las condiciones de salud y la gestión de los factores de riesgo pueden ayudar a reducir la incidencia de la demencia de Alzheimer y mejorar la salud cerebral a largo plazo.
Diagnóstico precoz
El diagnóstico precoz es importante en la enfermedad de Alzheimer porque permite el inicio inmediato de tratamientos que pueden ralentizar la progresión de la enfermedad y mejorar la calidad de vida del paciente.
Las pruebas neuropsicológicas, que evalúan capacidades cognitivas como la memoria, el lenguaje y el razonamiento, son fundamentales para detectar cambios sutiles que pueden indicar un trastorno neurocognitivo asociado a la enfermedad de Alzheimer en sus primeras fases.
Las evaluaciones clínicas detalladas, que incluyen una historia clínica completa y exámenes físicos, ayudan a descartar otras afecciones que pueden causar síntomas similares.
También se están utilizando nuevas técnicas de imagen cerebral, como la tomografía por emisión de positrones (PET) y la resonancia magnética funcional (fMRI), para detectar cambios en el cerebro asociados al Alzheimer incluso antes de que aparezcan síntomas evidentes.
Más recientemente, se han incorporado nuevas opciones de pruebas con mayor sensibilidad y especificidad para ofrecer un diagnóstico más preciso de la enfermedad de Alzheimer:
- PET-TAC cerebral con marcador beta-amiloide: utiliza imágenes cerebrales para identificar depósitos de proteína beta-amiloide en el cerebro, que son indicativos de la enfermedad.
- Líquido cefalorraquídeo (LCR): normalmente recogido mediante punción lumbar, el LCR se analiza para detectar niveles anormales de proteínas beta-amiloide y tau.
- Análisis de sangre (tau-fosforilado 217, relación beta-amiloide 42/40, APS2): Evalúa biomarcadores específicos en la sangre que ayudan a identificar la presencia de la enfermedad de Alzheimer.
Patología de la enfermedad de Alzheimer
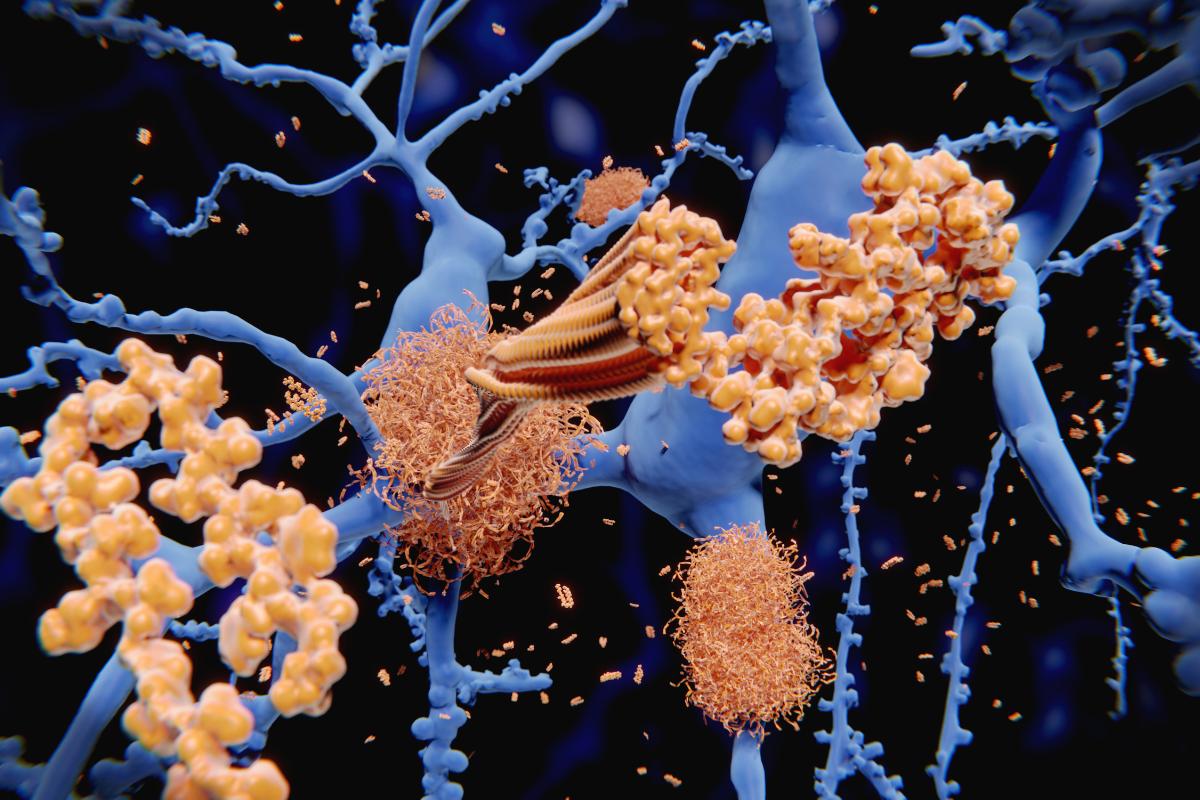
La patología de la enfermedad de Alzheimer implica cambios complejos en el cerebro que afectan directamente a la función cognitiva. La característica principal es la acumulación de placas de proteína beta-amiloide entre las neuronas. Estas placas interfieren en la comunicación neuronal y contribuyen a la muerte celular.
Además de las placas, también se forman ovillos neurofibrilares en el interior de las neuronas. Estos ovillos están formados por una proteína llamada tau -que pierde su estructura normal- y se agrupan de forma anormal, provocando una disfunción celular adicional.
Estos cambios patológicos provocan la pérdida progresiva de conexiones neuronales y la degeneración de las propias neuronas, especialmente en las zonas del cerebro responsables de la memoria y otras funciones cognitivas. La neuroinflamación crónica también se observa en los cerebros de pacientes con demencia de Alzheimer, contribuyendo al ciclo de daño celular y neurodegeneración.
La comprensión detallada de estos procesos es crucial para el desarrollo de tratamientos eficaces que puedan interferir en la progresión de la enfermedad.
La investigación actual se centra en terapias capaces de reducir la formación de placas beta-amiloides y ovillos neurofibrilares, así como en enfoques dirigidos a la protección neuronal y la reducción de la inflamación cerebral.
Este conocimiento de la neuropatología de la enfermedad de Alzheimer ayuda a dilucidar los mecanismos biológicos subyacentes a la demencia y a orientar los esfuerzos en curso para encontrar estrategias terapéuticas que puedan mejorar la calidad de vida de los pacientes afectados.
Primeros síntomas de la demencia de Alzheimer
Los síntomas iniciales de la demencia de Alzheimer pueden ser sutiles y fácilmente atribuibles al envejecimiento normal. La pérdida de memoria reciente suele ser una de las primeras manifestaciones, como el olvido de acontecimientos recientes o la repetición de preguntas. También pueden aparecer dificultades para planificar o resolver problemas sencillos, así como deterioro de la capacidad para realizar tareas habituales.
A medida que la enfermedad avanza, los síntomas se hacen más evidentes. Es frecuente la desorientación respecto al tiempo y el lugar, así como las dificultades para comprender imágenes visuales y relacionar objetos. Los problemas de lenguaje, como la sustitución incorrecta de términos o la dificultad para encontrar las palabras adecuadas, son otros indicios.
Además de los síntomas cognitivos, pueden producirse cambios en el estado de ánimo y la personalidad, como apatía, irritabilidad y ansiedad. A medida que avanza la demencia, la capacidad para realizar las actividades cotidianas puede verse considerablemente comprometida.
Es esencial reconocer los primeros signos para buscar una evaluación médica especializada. El diagnóstico precoz permite iniciar las intervenciones adecuadas, como terapias farmacológicas y no farmacológicas, que pueden ayudar a ralentizar la progresión de los síntomas y mejorar la calidad de vida del paciente y sus cuidadores.
El conocimiento de los primeros síntomas del trastorno neurocognitivo asociado a la enfermedad de Alzheimer no sólo favorece una intervención más adecuada, sino que también pone de relieve la importancia de los cuidados preventivos y de la investigación continua para comprender y tratar mejor esta compleja enfermedad neurodegenerativa.
Variaciones de los síntomas
Los síntomas iniciales de la enfermedad de Alzheimer pueden variar mucho de una persona a otra, pero hay que tener en cuenta otros dos aspectos importantes:
- Problemas de orientación: Los individuos pueden empezar a experimentar dificultades para orientarse en el tiempo y el espacio. Esto puede manifestarse a través de la confusión sobre fechas, estaciones o incluso dónde se encuentran en momentos concretos.
- Deterioro en la toma de decisiones: Otro síntoma precoz son las dificultades para tomar decisiones cotidianas sencillas. Esto puede observarse en situaciones como elegir la ropa adecuada para el tiempo que hace o decidir qué comer en una comida, lo que muestra una disminución gradual de la capacidad para llevar a cabo las tareas cotidianas de forma independiente.
Reconocer estos signos adicionales puede ayudar a la identificación precoz de la enfermedad de Alzheimer, facilitando intervenciones que pueden ayudar a ralentizar su progresión y mejorar la calidad de vida del paciente.
Progresión de los síntomas
La progresión de los síntomas de la demencia de Alzheimer varía de una persona a otra, pero sigue un patrón general de deterioro gradual de las funciones cognitivas y conductuales.
Al principio pueden aparecer síntomas leves, como olvidos ocasionales y dificultad para encontrar palabras. Con el tiempo, los problemas de memoria empeoran, afectando a la capacidad para recordar acontecimientos recientes y reconocer a personas cercanas.
A medida que la enfermedad avanza a fases más avanzadas, se ven afectadas otras capacidades cognitivas. El lenguaje puede deteriorarse significativamente, lo que provoca dificultades en la comunicación verbal. Además, las habilidades motoras pueden verse comprometidas, dificultando la realización de tareas cotidianas sencillas.
Los síntomas conductuales también se intensifican con el tiempo. Los pacientes pueden experimentar cambios de humor más frecuentes e impredecibles, como irritabilidad, agitación o apatía.
A medida que avanza la demencia, es frecuente observar una desorientación espacial y temporal más pronunciada, así como una creciente necesidad de ayuda para actividades básicas como comer y la higiene personal.
Comprender la progresión gradual de la demencia de Alzheimer es clave para planificar los cuidados y el apoyo adecuados a lo largo del tiempo. Esto incluye realizar ajustes en las rutinas diarias, aplicar estrategias para mantener la seguridad del paciente y garantizar que sus necesidades médicas y emocionales se satisfacen de forma compasiva y eficaz.
Etapas de la progresión
La demencia de Alzheimer suele progresar a través de tres etapas principales: temprana, intermedia y avanzada. Cada estadio presenta síntomas específicos que afectan progresivamente a la capacidad cognitiva, funcional y conductual del paciente.
Variaciones de la demencia de Alzheimer
- Demencia de Alzheimer esporádica: Es el tipo más común de demencia de Alzheimer, que representan hasta 95% de casos. No existe un patrón genético claro y suele atribuirse a una combinación de factores genéticos y ambientales.
La edad de aparición puede variar, pero generalmente se produce después de los 65 años. Los síntomas se desarrollan gradualmente con el tiempo, afectando a la memoria, el lenguaje y otras funciones cognitivas.
- Demencia de Alzheimer familiar o genética: Este tipo es menos frecuente y representa aproximadamente el 5% de los casos. Suele heredarse de forma dominante y tiende a manifestarse a una edad más temprana, en torno a los 30-60 años.
Está causada por mutaciones genéticas específicas, como en los genes APP, PSEN1 y PSEN2. Las personas con antecedentes familiares positivos tienen un mayor riesgo de desarrollar la enfermedad en comparación con la población general.
- Demencia de Alzheimer de inicio precoz: También conocida como demencia de Alzheimer de inicio precoz o de aparición antes de los 65 años, este tipo afecta a personas más jóvenes.
Es menos frecuente y puede estar asociada a variantes genéticas específicas que causan la enfermedad a una edad más temprana que la demencia de Alzheimer de aparición tardía.
- Demencia de Alzheimer de aparición tardía: Es el tipo más común de demencia de Alzheimer y suele afectar a personas mayores de 65 años. La edad avanzada es el principal factor de riesgo, y el desarrollo de la enfermedad suele estar relacionado con factores como la edad, los antecedentes familiares y las condiciones generales de salud.
Comprender estas diferentes presentaciones de la demencia de Alzheimer es crucial para realizar diagnósticos precisos y orientar estrategias de tratamiento y cuidados personalizados para cada paciente.
Diagnóstico de la demencia asociada a la enfermedad de Alzheimer
El diagnóstico del trastorno neurocognitivo asociado a la enfermedad de Alzheimer implica una evaluación exhaustiva basada en los síntomas observados y en pruebas clínicas. Inicialmente, el médico realiza un historial clínico detallado para conocer los síntomas y su repercusión en la vida diaria del paciente. Se aplican pruebas cognitivas para evaluar funciones como la memoria, el lenguaje y la capacidad de pensamiento.
Las pruebas de imagen, como la tomografía computarizada (TC) o la resonancia magnética (RM) del cráneo, ayudan a excluir otras posibles causas de los síntomas y a evaluar los cambios estructurales en el cerebro. Pueden utilizarse biomarcadores en el líquido cefalorraquídeo (LCR), en un análisis de sangre o en imágenes cerebrales PET-TAC con marcador beta-amiloide para detectar anomalías asociadas a placas beta-amiloides y ovillos neurofibrilares.
El diagnóstico diferencial es esencial para distinguir la enfermedad de Alzheimer de otras afecciones que pueden presentar síntomas similares, como la depresión o los déficits vitamínicos. Un equipo multidisciplinar, que incluye neurólogos, psiquiatras y neuropsicólogos, suele colaborar para obtener un diagnóstico preciso.
Un diagnóstico precoz es fundamental para iniciar intervenciones que pueden ayudar a ralentizar la progresión de la enfermedad y mejorar la calidad de vida del paciente. Como tal, permite a los pacientes y a sus familias planificar adecuadamente el futuro y aprovechar al máximo los recursos de que disponen.
Comprender el proceso de diagnóstico de la enfermedad de Alzheimer es crucial para promover un enfoque holístico e integrador de la atención al paciente, que proporcione un apoyo global y personalizado a lo largo de todo el recorrido de la enfermedad.
Tratamientos actuales de la demencia de Alzheimer
- Medicación para los síntomas cognitivos: Los inhibidores de la colinesterasa, como el donepezilo, la rivastigmina y la galantamina, se prescriben habitualmente para retrasar la progresión del deterioro de funciones cognitivas como la memoria, el lenguaje y el pensamiento.
Actúan aumentando los niveles de acetilcolina, un neurotransmisor crucial para la comunicación entre las neuronas del cerebro afectado por la enfermedad de Alzheimer.
- Medicamentos para los síntomas conductuales: En los casos en que destacan síntomas como la agitación, la ansiedad, la irritabilidad o la agresividad, pueden utilizarse antidepresivos, antipsicóticos o estabilizadores del estado de ánimo a discreción del médico.
Estos fármacos ayudan a regular el estado de ánimo y a reducir los comportamientos perturbadores, lo que proporciona un mayor confort al paciente y mejora la interacción con sus cuidadores y familiares.
- Terapias no farmacológicas: Las terapias conductuales se centran en mantener las capacidades funcionales del paciente, fomentando su independencia en las actividades cotidianas.
La fisioterapia puede ayudar a mantener la movilidad y prevenir las complicaciones derivadas de la inmovilidad. La musicoterapia, por su parte, utiliza la música para estimular zonas del cerebro relacionadas con la memoria y las emociones, ofreciendo confort y bienestar al paciente.
- Enfoques basados en el estilo de vida: La estimulación cognitiva mediante juegos, rompecabezas y actividades que supongan un reto para el cerebro puede ayudar a preservar las funciones cognitivas y ralentizar el deterioro, pero la investigación sigue su curso.
Las actividades sociales regulares también son beneficiosas, ya que fomentan interacciones sociales que son importantes para el bienestar emocional y mental.
- Cuidados de apoyo: Además del tratamiento directo para el paciente, es esencial proporcionar apoyo emocional a los cuidadores y familiares, que desempeñan un papel fundamental en la gestión diaria de la enfermedad.
Los programas de apoyo, como los grupos de apoyo y la educación sobre la demencia de Alzheimer, contribuyen a crear un entorno asistencial más informado y solidario.
Aprobación de anticuerpos monoclonales por la FDA
La Agencia Estadounidense del Medicamento (FDA) acaba de autorizar la infusión de los anticuerpos monoclonales lecanemab y donanemab para el tratamiento de la enfermedad de Alzheimer. Este hito representa una nueva esperanza para los pacientes con deterioro cognitivo leve o demencia en fase inicial asociada a la enfermedad de Alzheimer, los grupos diana de los ensayos clínicos.
Donanemab se administra en perfusión intravenosa cada cuatro semanas. La posología recomendada se detalla en la información de prescripción, con una pauta inicial de 700 mg cada 4 semanas durante las tres primeras dosis, seguida de 1400 mg cada 4 semanas.
La aprobación de donanemab por la FDA se basa en pruebas de eficacia y seguridad. En un estudio doble ciego controlado con placebo (Estudio 1, NCT04437511), se asignó aleatoriamente a 1736 pacientes a recibir donanemab o placebo durante un máximo de 72 semanas.
Los pacientes tratados con donanemab demostraron una reducción estadísticamente significativa del deterioro clínico en la Escala Integrada de Calificación de la Enfermedad de Alzheimer (iADRS) en comparación con placebo en la semana 76. Además, se observaron mejoras en la subescala cognitiva ADAS-Cog13 y en la escala ADCS-iADL. Además, se observaron mejoras en la subescala cognitiva ADAS-Cog13 y en la escala ADCS-iADL.
La seguridad de donanemab se ha evaluado cuidadosamente. La información del fabricante incluye una advertencia sobre las anomalías de imagen relacionadas con el amiloide (ARIA), que pueden presentarse como edema (hinchazón) temporal en el cerebro o pequeños puntos sangrantes. Los pacientes homocigotos para el gen ApoE ε4 tienen una mayor incidencia de ARIA, lo que sugiere la necesidad de realizar pruebas genéticas antes de iniciar el tratamiento.
Además, existe el riesgo de reacciones relacionadas con la infusión, como síntomas parecidos a los de la gripe, náuseas, vómitos y cambios en la tensión arterial. También se han notificado reacciones de hipersensibilidad, como anafilaxia y angioedema. Los efectos secundarios más frecuentes fueron ARIA y dolor de cabeza.
La FDA ha concedido a donanemab las designaciones de "Fast Track", "Priority Review" y "Breakthrough Therapy", lo que refleja la urgencia y la promesa de este tratamiento innovador en la lucha contra la enfermedad de Alzheimer.
Administración y posología de donanemab
Donanemab se administra mediante perfusión intravenosa cada cuatro semanas, tal como se detalla en la información del fabricante para garantizar su eficacia y seguridad.
Los pacientes reciben inicialmente 700 mg en las tres primeras dosis, seguidos de 1400 mg cada cuatro semanas. Este protocolo se estableció a partir de estudios clínicos rigurosos que evaluaron la respuesta y la tolerancia de los pacientes al fármaco.
Es esencial que los pacientes sigan estrictamente la pauta posológica recomendada y realicen las infusiones bajo supervisión médica para controlar posibles reacciones adversas y ajustar el tratamiento en caso necesario.
Cuidados y tratamiento de la enfermedad
El cuidado de una persona con demencia de Alzheimer requiere un enfoque holístico e integrador para garantizar su comodidad y calidad de vida. Esto incluye:
- Entorno seguro: La modificación del hogar puede incluir la instalación de pasamanos, barras de sujeción en el baño e iluminación adecuada para reducir el riesgo de caídas. Retirar objetos innecesarios o potencialmente confusos ayuda a mantener el entorno despejado y organizado.
- Rutina estructuradaEstablecer horarios fijos para las comidas, las actividades y el descanso ayuda a reducir la ansiedad del paciente al proporcionar previsibilidad. Esto también puede incluir horarios para la medicación y las actividades de ocio.
- Comunicación clara: Utilice un lenguaje sencillo y directo, con frases cortas y pausas que permitan al paciente procesar la información. Evitar conversaciones complejas o ambiguas ayuda a minimizar la frustración y la confusión.
- Estimulación cognitiva: Actividades como los rompecabezas, los juegos de memoria y la lectura pueden ayudar a mantener las capacidades cognitivas. La música y el arte también son formas eficaces de estimular el cerebro y fomentar el bienestar emocional.
- Una nutrición adecuada: Una dieta equilibrada rica en fruta, verdura, cereales integrales y proteínas magras es esencial. Fomentar una hidratación regular también es importante para la salud general y la función cognitiva.
- Apoyo emocional: Tanto los pacientes como los cuidadores pueden beneficiarse de los grupos de apoyo, donde comparten experiencias y aprenden estrategias de afrontamiento. La educación sobre la enfermedad ayuda a reducir el estigma y a comprender mejor los retos a los que se enfrentan.
- Control médico: Las consultas periódicas con los profesionales sanitarios permiten ajustar el tratamiento en caso necesario. Las evaluaciones periódicas ayudan a controlar la progresión de la enfermedad y a adaptar el plan de cuidados en consecuencia.
La aplicación de estas prácticas no sólo mejora la calidad de vida de los pacientes con demencia de Alzheimer, sino que también apoya a los cuidadores proporcionándoles recursos y estrategias para afrontar los retos diarios de la enfermedad.
Impacto social y económico de la demencia de Alzheimer
El impacto de la demencia de Alzheimer en la sociedad abarca varias áreas cruciales:
O impacto social La carga de la enfermedad es profunda y afecta no sólo a los pacientes, sino también a sus familias. Los cuidadores se enfrentan a importantes retos emocionales y físicos, que a menudo se traducen en aislamiento social y estrés emocional. La necesidad progresiva de cuidados intensivos puede afectar negativamente a la dinámica familiar y a la calidad de vida de todos los implicados.
En términos de económicoLa demencia de Alzheimer genera costes sustanciales. Los costes directos de la atención médica y los costes indirectos, como la pérdida de productividad en el trabajo y la necesidad de cuidadores, suponen una carga importante para los sistemas sanitarios y las economías individuales. Estos costes tienden a aumentar a medida que avanza la enfermedad y se requieren cuidados más especializados.
En educativoLa concienciación sobre la demencia de Alzheimer es esencial. El desconocimiento de la enfermedad puede generar estigmas sociales y dificultar el acceso a los recursos adecuados. Educar a la población sobre los síntomas, los cuidados y el apoyo disponible es crucial para mejorar la calidad de vida de pacientes y cuidadores.
Inversiones en investigación son fundamentales para avanzar en nuestra comprensión de la demencia de Alzheimer y desarrollar tratamientos eficaces. Los avances científicos no sólo pueden ralentizar la progresión de la enfermedad, sino también mejorar la calidad de vida de los afectados y reducir los costes asociados a su tratamiento.
Por un lado políticaLas políticas públicas destinadas a apoyar a los cuidadores, promover el acceso a los servicios sanitarios y fomentar la investigación son indispensables. Aplicar políticas que reconozcan y respondan a las necesidades de las personas con demencia de Alzheimer y sus familias es importante para mitigar el impacto de la enfermedad en la sociedad.
Apoyo psicológico y emocional

El apoyo psicológico y emocional desempeña un papel crucial en el viaje de los pacientes y familiares que se enfrentan a la demencia de Alzheimer:
Es esencial proporcionar un espacio seguro para que los pacientes y sus familias expresen emociones complejas como la tristeza, la frustración y la ansiedad. Esto no solo alivia el estrés emocional, sino que refuerza el bienestar general.
Los grupos de apoyo desempeñan un valioso papel, ya que ofrecen una comunidad de individuos que comparten experiencias similares. Estos grupos permiten a personas en situaciones similares conectarse, compartir información y ofrecerse apoyo mutuo, proporcionando una sensación de compañerismo y comprensión.
La psicoterapia individual es una herramienta esencial que ofrece no sólo un espacio seguro para explorar las emociones, sino también estrategias prácticas para afrontar el impacto emocional de la enfermedad. Los pacientes y cuidadores pueden aprender técnicas para afrontar retos específicos y desarrollar habilidades de afrontamiento eficaces.
Educar a los familiares y cuidadores sobre los cambios conductuales y cognitivos asociados a la demencia de Alzheimer es crucial. Esto no sólo mejora la comprensión de las dificultades a las que se enfrenta el paciente, sino que también dota a los cuidadores de conocimientos prácticos para hacer frente a situaciones difíciles con mayor eficacia y empatía.
Ofrecer apoyo continuo a los cuidadores es esencial para ayudarles a mantener un equilibrio saludable entre el cuidado de sí mismos y el cuidado del paciente. Esto puede incluir el acceso a orientación sobre cuidados personales y el seguimiento del bienestar emocional de los cuidadores.
Este apoyo integral no sólo beneficia directamente a pacientes y cuidadores, sino que también contribuye a una calidad de vida mejor y más sostenible a lo largo del curso de la enfermedad.
Investigación y avances futuros
La investigación sobre el Alzheimer está en la vanguardia de la medicina actual y se centra en varias áreas clave que podrían revolucionar el tratamiento y la gestión de la enfermedad.
Se están estudiando rigurosamente nuevos fármacos para modificar la progresión de la enfermedad de Alzheimer, con el objetivo de destruir las proteínas anormales e impedir la progresión de las placas de beta-amiloide en el cerebro afectado.
Los importantes avances en tecnologías de imagen, como la PET y la resonancia magnética funcional, están permitiendo visualizar con mayor detalle los cambios estructurales y funcionales en el cerebro de los enfermos de Alzheimer. Estas tecnologías son fundamentales para el diagnóstico precoz y el seguimiento de la progresión de la enfermedad.
Nuevas investigaciones han demostrado que pruebas diagnósticas más sensibles y específicas, como la PET-TAC cerebral con marcador beta-amiloide y biomarcadores en líquido cefalorraquídeo (LCR) o sangre, pueden proporcionar un diagnóstico más preciso de la enfermedad.
Los estudios genéticos siguen identificando variantes genéticas que aumentan el riesgo de desarrollar la enfermedad de Alzheimer, lo que permite estrategias de intervención personalizadas y la identificación precoz de los individuos con mayor riesgo.
Además de los tratamientos farmacológicos que se están desarrollando, la investigación explora intervenciones no farmacéuticas como la alimentación sana, los suplementos, el ejercicio físico y los programas de estimulación cognitiva. Estos enfoques han demostrado su potencial para ralentizar el deterioro cognitivo y mejorar la calidad de vida de los pacientes.
La financiación mundial de la investigación sobre el Alzheimer va en aumento, lo que fomenta la colaboración multidisciplinar entre el mundo académico, la industria farmacéutica y las organizaciones sin ánimo de lucro. Esta cooperación es esencial para acelerar los descubrimientos y traducir la investigación básica en avances clínicos significativos.
El futuro de la investigación promete terapias más eficaces y personalizadas, diagnósticos más precisos y estrategias de prevención más sólidas. Estos avances no sólo tienen el potencial de mejorar la calidad de vida de los pacientes, sino también de aliviar la carga que soportan los cuidadores y los sistemas sanitarios, ofreciendo una esperanza significativa a los afectados por esta devastadora enfermedad.
Avances en el tratamiento de la demencia en la enfermedad de Alzheimer con el Dr. Petrus Raulino
Comprender la demencia en la enfermedad de Alzheimer no sólo es esencial para quienes se enfrentan a la enfermedad, sino para la sociedad en su conjunto. Esta afección neurodegenerativa no solo afecta profundamente a las personas afectadas y a sus familias, sino que también representa un reto importante para los sistemas sanitarios de todo el mundo.
A lo largo de este blog, hemos explorado desde la definición y la historia de la demencia de Alzheimer hasta los últimos avances en investigación y tratamiento.
Es importante reconocer la importancia de un diagnóstico precoz y un seguimiento adecuado, así como explorar las diversas opciones terapéuticas disponibles, tanto farmacológicas como no farmacológicas.
La investigación continua y el desarrollo de nuevas terapias ofrecen esperanza para el futuro, promoviendo una mejor calidad de vida para los pacientes y sus familias.
Para quienes buscan un tratamiento eficaz y personalizado, reservar una cita con el Dr. Petrus Raulino podría ser el primer paso hacia una vida mejor.
Como médico especializado en psiquiatría, su enfoque basado en pruebas y centrado en el paciente combina conocimientos avanzados de neurobiología con una atención compasiva, dando prioridad no sólo al bienestar emocional sino también al seguimiento de los factores biológicos orgánicos que influyen en el tratamiento.
Siga informándose sobre las afecciones relacionadas con la psicofarmacología en Blog del Dr. Petrus Raulino y manténgase al día sobre las mejores prácticas para tratar la demencia en la enfermedad de Alzheimer y otras enfermedades neuropsiquiátricas.







